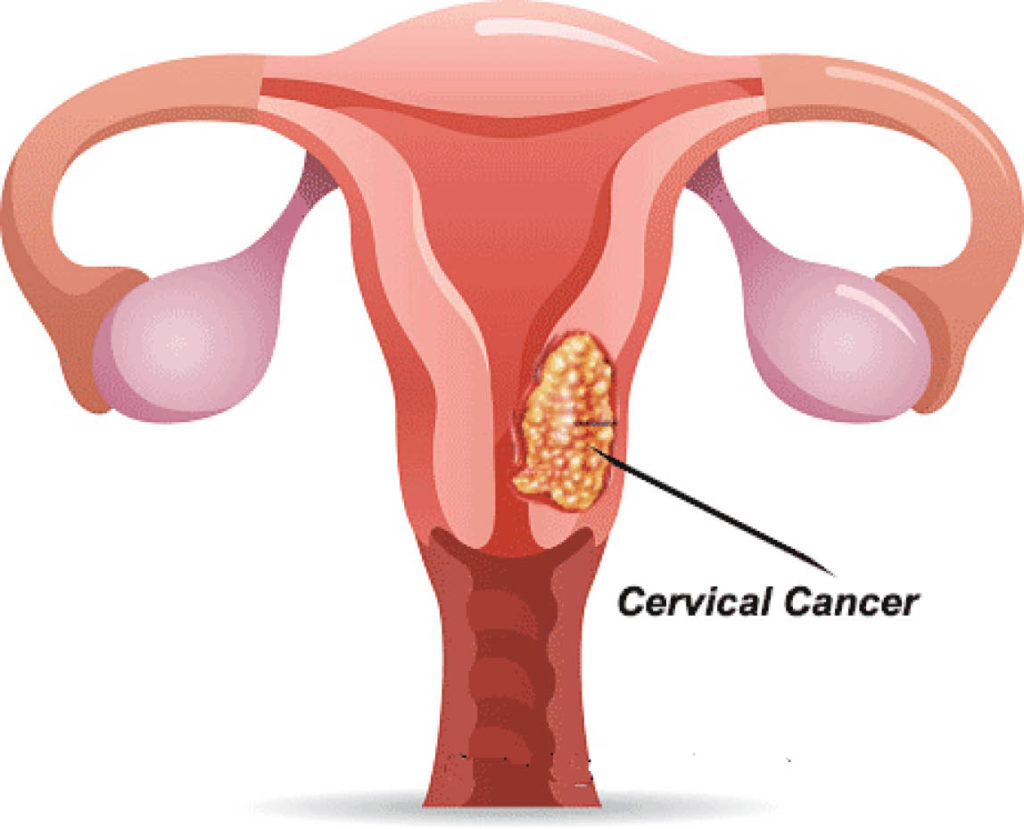
ಗರ್ಭಗೊರಳು ಮಹಿಳೆಯ ಪುನರುತ್ಪತ್ತಿ ಅಂಗಾಂಗಗಳಲ್ಲಿ ಒಂದಾಗಿದ್ದು ಗರ್ಭಕೋಶದ ಕೆಳಗಿನ ಸಂಕುಚಿತ ಭಾಗ. ಗರ್ಭಗೊರಳು ಗರ್ಭಕೋಶವನ್ನು ಯೋನಿಯೊಂದಿಗೆ ಸಂಪರ್ಕಿಸುತ್ತದೆ. ಯೋನಿ ದೇಹದ ಹೊರಭಾಗದ ಅಂಗಾಂಗ. ಮಹಿಳೆಯ ಋತುಸ್ರಾವದ ಸಮಯದಲ್ಲಿ, ರಕ್ತವು ಗರ್ಭಕೋಶದಿಂದ ಗರ್ಭಗೊರಳಿನ ಮೂಲಕ ಹೊರಗೆ ಹರಿದುಬರುತ್ತದೆ. ಸಂಭೋಗ ಸಮಯದಲ್ಲಿ ವೀರ್ಯಾಣು ಯೋನಿಯಿಂದ ಗರ್ಭಕೋಶಕ್ಕೆ ಹರಿಯುವಂತೆ ಮಾಡುವುದು ಈ ಗರ್ಭಗೊರಳಿನಲ್ಲಿರುವ ಲೋಳೆ ರಸ. ಗರ್ಭಧಾರಣೆಯಾದಾಗ, ಮಗು ಹೊರಗೆ ಬೀಳದಂತೆ ಅದನ್ನು ಗರ್ಭಕೋಶದಲ್ಲೇ ಹಿಡಿದಿಡುವುದು ಕೂಡ ಈ ಗರ್ಭಗೊರಳೇ. ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ಈ ಗರ್ಭಗೊರಳು ಅಗಲಗೊಂಡು ಮಗು ಯೋನಿಯ ಮೂಲಕ ಹೊರಗೆ ಬರುವಂತೆ ಮಾಡುತ್ತದೆ. ಆದರೆ ಇಂದು 40 ವರ್ಷ ದಾಟಿದ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಗೊರಳು ಕ್ಯಾನ್ಸರ್ ಹೆಚ್ಚಾಗಿ ಕಾಣಿಸುತ್ತಿದೆ. ಶೇ. 8 ರಷ್ಟು ಮಹಿಳೆಯರಿಗೆ ಈ ಸಮಸ್ಯೆ ಕಂಡು ಬರುತ್ತಿರುವುದು ವಿಷಾದನೀಯ ಸಂಗತಿ.
ಗರ್ಭಗೊರಳು ಕ್ಯಾನ್ಸರ್
ಕೋಶಗಳ ರಚನೆಯಾಗುವ ನಿರ್ಮಾಣ ಬ್ಲಾಕ್ಗಳಾದ ಜೀವಕೋಶಗಳಲ್ಲಿ ಕ್ಯಾನ್ಸರ್ ಆರಂಭವಾಗುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ ಕೋಶಗಳು ಬೆಳೆದು ವಿಂಗಡನೆಯಾಗಿ ಮತ್ತೆ ಹೊಸ ಜೀವ ಕೋಶಗಳಾಗುತ್ತವೆ. ಅವುಗಳ ಅವಧಿ ತೀರಿದಾಗ ಅವು ಸತ್ತು ಅವುಗಳ ಸ್ಥಾನದಲ್ಲಿ ಹೊಸ ಕೋಶಗಳು ಹುಟ್ಟಿಕೊಳ್ಳುತ್ತವೆ. ಆದರೆ ಕೆಲವೊಮ್ಮೆ ಈ ಪ್ರಕ್ರಿಯೆ ಏರುಪೇರಾಗುತ್ತದೆ. ದೇಹಕ್ಕೆ ಅಗತ್ಯವಿಲ್ಲದಾಗ ಹೊಸ ಕೋಶಗಳು ಹುಟ್ಟಿಕೊಳ್ಳುತ್ತವೆ ಮತ್ತು ಹಳೆಯ ಕೋಶಗಳು ಸಾಯಬೇಕಾದ ಸಮಯದಲ್ಲಿ ಸಾಯುವುದಿಲ್ಲ. ಈ ಹೆಚ್ಚುವರಿ ಕೋಶಗಳೇ ಒಂದು ಗಡ್ಡೆಯಾಗಿ ಬೆಳೆಯುತ್ತವೆ.
1. ಗಡ್ಡೆಗಳು ಪ್ರಾಣಾಂತಿಕವಾಗಿರಬಹುದು ಅಥವಾ ಪ್ರಾಣಾಂತಿಕವಲ್ಲದಿರಬಹುದು
2. ಪ್ರಾಣಾಂತಿಕವಲ್ಲದ ಗಡ್ಡೆಗಳು ಕ್ಯಾನ್ಸರ್ ಅಲ್ಲ
3. ಸಾಮಾನ್ಯವಾಗಿ ಈ ಗಡ್ಡೆಗಳನ್ನು ತೆಗೆದುಹಾಕಬಹುದು ಮತ್ತು ಅವು ಮತ್ತೆ ಬೆಳೆಯುವುದಿಲ್ಲ
4. ಪ್ರಾಣಾಂತಿಕವಲ್ಲದ ಗಡ್ಡೆಗಳ ಕೋಶಗಳು ತಮ್ಮ ಸುತ್ತಲಿರುವ ಕೋಶಗಳಿಗೆ ಹರಡುವುದಿಲ್ಲ
5. ಇವು ದೇಹದ ಇತರ ಭಾಗಗಳಿಗೂ ಹರಡುವುದಿಲ್ಲ
6. ಗರ್ಭಗೊರಳಿನ ಮೇಲೆ ಉಂಟಾಗುವ ಪ್ರಾಣಾಂತಿಕವಲ್ಲದ ಗಡ್ಡೆಗಳೆಂದರೆ ಪಾಲಿಪ್ಸ್, ಸಿಸ್ಟ್ಸ್, ಮತ್ತು ಯೋನಿ ಮಚ್ಚೆಗಳು
ಪ್ರಾಣಾಂತಿಕ ಗಡ್ಡೆಗಳು ಕ್ಯಾನ್ಸರ್ ಆಗಿರಬಹುದು:
ಪ್ರಾಣಾಂತಿಕ ಗಡ್ಡೆಗಳು ಹೆಚ್ಚು ಗಂಭೀರವಾದವುಗಳು. ಇವು ಜೀವಕ್ಕೆ ಅಪಾಂiÀi ಉಂಟುಮಾಡಬಹುದು. ಇಂತಹ ಗಡ್ಡೆಗಳನ್ನು ಕೂಡ ತೆಗೆದುಹಾಕಬಹುದು; ಆದರೆ ಅವು ಪುನಃ ಬೆಳೆಯುವ ಸಾಧ್ಯತೆ ಇದೆ. ಇಂತಹ ಗಡ್ಡೆಗಳ ಕೋಶಗಳು ಹರಡಿ ಹತ್ತಿರದ ಕೋಶ ಹಾಗು ಅಂಗಾಂಗಗಳಿಗೆ ಹಾನಿ ಉಂಟುಮಾಡುತ್ತವೆ. ಈ ಗಡ್ಡೆಗಳ ಕೋಶಗಳು, ತಮ್ಮ ಮೂಲ ಸ್ಥಳದಿಂದ ಭಿನ್ನಗೊಂಡು ದೇಹದ ಇತರ ಭಾಗಗಳಿಗೆ ಹಾಗು ರಕ್ತವಾಹಿನಿ ಅಥವಾ ಲಿಂಫಾಟಿಕ್ ವ್ಯವಸ್ಥೆಗೂ ಹರಡಬಹುದು. ಕೋಶಗಳು ಇತರ ಅಂಗಾಂಗಗಳಲ್ಲಿ ಹೊಸ ಗಡ್ಡೆಯಾಗಿ ರಚನೆಗೊಂಡು ಆ ಅಂಗಾಂಗಗಳನ್ನು ಹಾನಿಗೊಳಪಡಿಸಬಹುದು. ಈ ಹರಡುವಿಕೆಯನ್ನು ಮೆಟಾಸ್ಟೇಸಿಸ್ ಎಂದು ಕರೆಯುತ್ತಾರೆ.
ಕ್ಯಾನ್ಸರ್ ತನ್ನ ಮೂಲ ಸ್ಥಳದಿಂದ ದೇಹದ ಇನ್ನೊಂದು ಭಾಗಕ್ಕೆ ಹರಡಿ ಹೊಸ ಗಡ್ಡೆಯಾದಾಗಲೂ ಅದು ಇದೇ ರೀತಿಯ ಅಸಹಜ ಕೋಶಗಳನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಉದಾಹರಣೆಗೆ, ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಪುಪ್ಪುಸಕ್ಕೆ ಹರಡಿದರೆ, ಆ ಪುಪ್ಪುಸದಲ್ಲಿರುವ ಕ್ಯಾನ್ಸರ್ ಕೋಶಗಳು ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಕೋಶಗಳೇ ಆಗಿರುತ್ತವೆ. ಈ ರೋಗ ಹರಡಿದ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಆಗುತ್ತದೆಯೇ ಹೊರತು ಪುಪ್ಪುಸದ ಕ್ಯಾನ್ಸರ್ ಆಗುವುದಿಲ್ಲ. ಆ ಕಾರಣಕ್ಕಾಗಿ, ಇದನ್ನು ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆಯೇ ಹೊರತು ಪುಪ್ಪುಸದ ಕ್ಯಾನ್ಸರ್ ಎಂದಲ್ಲ. ವೈದ್ಯರು ಈ ಹೊಸ ಗಡ್ಡೆಯನ್ನು “ದೂರದ” ಅಥವಾ ಮೆಟಾಸ್ಟೇಟಿಕ್” ಕ್ಯಾನ್ಸರ್ ಎಂದು ಕರೆಯುತ್ತಾರೆ.
ಅಪಾಯಕಾರಿ ಅಂಶ ಹಾಗು ಕಾರಣಗಳು:
ಒಬ್ಬ ಮಹಿಳೆ ಏಕೆ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ಗೆ ಈಡಾಗುತ್ತಾಳೆ ಮತ್ತೊಬ್ಬಳು ಏಕಾಗುವುದಿಲ್ಲ ಎಂಬುದಕ್ಕೆ ವೈದ್ಯರ ಬಳಿ ಸ್ಪಷ್ಟ ಕಾರಣಗಳಿಲ್ಲ. ಆದರೆ ಕೆಲವು ಅಪಾಯಕಾರಿ ಅಂಶಗಳನ್ನು ಹೊಂದಿರುವ ಮಹಿಳೆ ಇಂತಹವುಗಳನ್ನು ಹೊಂದಿರದ ಮಹಿಳೆಗಿಂತ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ಗೆ ತುತ್ತಾಗುವ ಸಾಧ್ಯತೆಗಳನ್ನು ಬೆಳೆಸಿಕೊಂಡಿರುತ್ತಾಳೆ ಎಂಬುದು ಮುಖ್ಯ. ಅಪಾಯ ಸಾಧ್ಯತೆ ಎಂದರೆ ಒಂದು ರೋಗವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಿಕೊಳ್ಳುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚಾಗುವುದು ಎಂದರ್ಥ. ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಸಾಧ್ಯತೆಯನ್ನು ಹೆಚ್ಚಿಸುವಂತಹ ಅನೇಕ ಅಂಶಗಳನ್ನು ಅಧ್ಯಯನಗಳು ತಿಳಿಸಿವೆ. ಕೆಲವೊಮ್ಮೆ ಈ ಎಲ್ಲಾ ಅಂಶಗಳೂ ಒಟ್ಟಿಗೆ ಸೇರಿ ಅಪಾಯವನ್ನು ಇನ್ನಷ್ಟು ಹೆಚ್ಚಿಸಬಹುದು. ತಮಗೆ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಏರ್ಪಟ್ಟಿರಬಹುದು ಎಂಬ ಅನುಮಾನವಿರುವ ಮಹಿಳೆಯರು ಈ ಆತಂಕವನ್ನು ತಮ್ಮ ವೈದ್ಯರೊಂದಿಗೆ ಚರ್ಚಿಸಬೇಕು.
1. ಹ್ಯೂಮನ್ ಪ್ಯಾಪಿಲ್ಲೋಮಾ ವೈರಸ್ (ಹೆಚ್ಪಿವಿ): ಇದು ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಪ್ರಮುಖ ಅಪಾಯಕಾರಿ ಅಂಶ. ಹೆಚ್ಪಿವಿ ಗರ್ಭಗೊರಳನ್ನು ಸೋಂಕಿಗೆ ಒಳಪಡಿಸುವ ವೈರಸ್ಗಳ ಗುಂಪಾಗಿದ್ದು ಇದು ಅತಿ ಸಾಮಾನ್ಯ. ಲೈಂಗಿಕ ಸಂಪರ್ಕದ ಮೂಲಕ ಇವು ಒಬ್ಬರಿಂದ ಒಬ್ಬರಿಗೆ ಹರಡುತ್ತದೆ. ಬಹುತೇಕ ವಯಸ್ಕರು ತಮ್ಮ ಜೀವಿತಾವಧಿಯ ಯಾವುದೋ ಒಂದು ಸಮಯದಲ್ಲಿ ಈ ಸೋಂಕಿಗೆ ಒಳಗಾಗಿರುತ್ತಾರೆ. ಕೆಲವೊಂದು ರೀತಿಯ ಹೆಚ್ಪಿವಿ, ಗರ್ಭಗೊರಳಿನ ಕೋಶಗಳಲ್ಲಿ ಬದಲಾವಣೆ ಏರ್ಪಡಿಸಬಹುದು. ಈ ಬದಲಾವಣೆಗಳು ಯೋನಿಯ ಮಚ್ಚೆ, ಕ್ಯಾನ್ಸರ್ ಅಥವಾ ಇತರ ಸಮಸ್ಯೆಗಳಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಯಾವುದೇ ಮಚ್ಚೆ ಅಥವಾ ಲಕ್ಷಣಗಳಿಲ್ಲದಾಗ್ಯೂ ವೈದ್ಯರು ಹೆಚ್ಪಿವಿಗಾಗಿ ಪರೀಕ್ಷಿಸಬಹುದು.
ಒಬ್ಬ ಮಹಿಳೆಗೆ ಹೆಚ್ಪಿವಿ ಸೋಂಕು ಏರ್ಪಟ್ಟಿದ್ದಲ್ಲಿ ಅದು ಇತರರಿಗೆ ಹರಡದಿರುವ ಕುರಿತು ವೈದ್ಯರು ಚರ್ಚಿಸುತ್ತಾರೆ. ಹೆಚ್ಪಿವಿಯಿಂದ ಉಂಟಾದ ಗರ್ಭಗೊರಳಿನ ಕೋಶಗಳಲ್ಲಿನ ಬದಲಾವಣೆಗಳನ್ನು ಪ್ಯಾಪ್ ಟೆಸ್ಟ್ ಮೂಲಕ ಕಂಡುಹಿಡಿಯಬಹುದು. ಈ ಕೋಶ ಬದಲವಾಣೆಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ಒದಗಿಸುವ ಮೂಲಕ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ಅನ್ನು ತಡೆಗಟ್ಟಬಹುದು. ಸೋಂಕುಂಟಾದ ಕೋಶವನ್ನು ಸುಡುವುದು, ಶ್ಯತೀಕರಣಕ್ಕೊಳಪಡಿಸುವುದೂ ಒಳಗೊಂಡಂತೆ ಇದಕ್ಕೆ ಅನೇಕ ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳಿವೆ.
2. ನಿಯಮಿತ ಪ್ಯಾಪ್ ಟೆಸ್ಟ್ಗಳ ಕೊರತೆ: ನಿಯಮಿತವಾಗಿ ಪ್ಯಾಪ್ ಟೆಸ್ಟ್ಗೆ ಒಳಗಾಗದ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಸಾಮಾನ್ಯವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಕ್ಯಾನ್ಸರ್ ಪೂರ್ವ ಕೋಶಗಳನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಈ ಪರೀಕ್ಷೆ ವೈದ್ಯರಿಗೆ ನೆರವಾಗುತ್ತದೆ. ಕ್ಯಾನ್ಸರ್ ಪೂರ್ವ ಗರ್ಭಗೊರಳಿನ ಬದಲಾವಣೆಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವುದರಿಂದ ಕ್ಯಾನ್ಸರನ್ನು ತಡೆಗಟ್ಟಬಹುದು.
3. ವಯಸ್ಸು: ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಸಾಮಾನ್ಯವಾಗಿ 40 ದಾಟಿದ ಮಹಿಳೆಯರಲ್ಲಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ.
4. ಲೈಂಗಿಕ ಇತಿಹಾಸ: ಅನೇಕ ಲೈಂಗಿಕ ಸಂಗಾತಿಗಳನ್ನು ಹೊಂದಿದ ಮಹಿಳೆಯರು ಇದಕ್ಕೆ ತುತ್ತಾಗುವ ಅಪಾಯಗಳು ಹೆಚ್ಚು. ಅದೇ ರೀತಿ ಅನೇಕ ಸ್ತ್ರೀಯರೊಂದಿಗೆ ಲೈಂಗಿಕ ಸಂಪರ್ಕವಿಟ್ಟುಕೊಂಡಿರುವ ಪುರುಷರೊಡನೆ ಲೈಂಗಿಕ ಸಂಪರ್ಕ ಬೆಳೆಸುವುದರಿಂದಲೂ ಈ ಅಪಾಯ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಏಕೆಂದರೆ ಇಂತಹ ಮಹಿಳೆಯರಲ್ಲಿ ಹೆಚ್ಪಿವಿ ಸೋಂಕಿನ ಸಾಧ್ಯತೆಯ ಅಪಾಯ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ.
5. ದುರ್ಬಲಗೊಂಡ ನಿರೋಧಕ ವ್ಯವಸ್ಥೆ: ಹೆಚ್ಐವಿ ಸೋಂಕಿರುವ ಅಥವಾ ನಿರೋಧಕ ವ್ಯವಸ್ಥೆಯನ್ನು ದುರ್ಬಲಗೊಳಿಸುವಂತಹ ಔಷಧ ಸೇವಿಸುತ್ತಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಅಪಾಯ ಹೆಚ್ಚು. ಈ ಮಹಿಳೆಯರಿಗಾಗಿ ವೈದ್ಯರು ನಿಯಮಿತವಾಗಿ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ಗೆ ಸ್ಕ್ರೀನಿಂಗ್ ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ.
6. ಧೂಮಪಾನ: ಧೂಮಪಾನ ಮಾಡುವ ಹೆಚ್ಪಿವಿ ಸೋಂಕಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ, ಧೂಮಪಾನ ಮಾಡದ ಮಹಿಳೆಯರಿಗಿಂತ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರನ್ನು ಪಡೆದುಕೊಳ್ಳುವ ಅಪಾಯ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ.
7. ದೀರ್ಘಕಾಲ ಸಂತಾನ ನಿಯಂತ್ರಣ ಮಾತ್ರೆಗಳ ಸೇವನೆ: ದೀರ್ಘಕಾಲಿಕವಾಗಿ (ಅಂದರೆ 5 ವರ್ಷಗಳಿಗಿಂತ ಹೆಚ್ಚು) ಸಂತಾನ ನಿಯಂತ್ರಣ ಮಾತ್ರೆಗಳನ್ನು ಬಳಸುವುದರಿಂದ ಹೆಚ್ಪಿವಿ ಸೋಂಕಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರನ್ನು ಪಡೆದುಕೊಳ್ಳುವ ಅಪಾಯ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ.
8. ಅನೇಕ ಮಕ್ಕಳನ್ನು ಹೊಂದಿರುವುದು: ಅನೇಕ ಮಕ್ಕಳಿಗೆ ಜನನ ನೀಡುವುದರಿಂದಲೂ ಹೆಚ್ಪಿವಿ ಸೋಂಕಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರನ್ನು ಪಡೆದುಕೊಳ್ಳುವ ಅಪಾಯ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ ಎಂದು ಅಧ್ಯಯನಗಳು ತಿಳಿಸುತ್ತವೆ.
9. ಡೈಇಥೈಲ್ಸ್ಟಿಲ್ಬೆಸ್ಟ್ರಾಲ್(ಡಿ ಇ ಎಸ್) ಔಷಧಿ ಅಪರೂಪದ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಹಾಗು ಜನನಕ್ಕೆ ಮುನ್ನ ಈ ಔಷಧಿಗೆ ತೆರೆದುಕೊಂಡಿರುವ ಹೆಣ್ಣುಮಕ್ಕಳಲ್ಲಿ ಪುನರುತ್ಪತ್ತಿ ವ್ಯವಸ್ಥೆಯ ಇತರ ಕ್ಯಾನ್ಸರ್ನ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. 1940 ರಿಂದ 1971ರ ಅವಧಿಯಲ್ಲಿ ಯು.ಎಸ್.ನ ಕೆಲವು ಗರ್ಭಿಣಿಯರಿಗೆ ಡಿ ಇ ಎಸ್ ನೀಡಲಾಗಿತ್ತು(ಈಗ ಅದನ್ನು ಗರ್ಭಿಣಿಯರಿಗೆ ಕೊಡುವುದೇ ಇಲ್ಲ)
ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಲಕ್ಷಣ
ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಆರಂಭ ಯಾವುದೇ ನೋವು ಅಥವಾ ಲಕ್ಷಣ ತೋರ್ಪಡಿಸುವುದಿಲ್ಲ. ವೈದ್ಯರನ್ನು ಕಾಣಲು ನೋವು ಉಂಟಾಗಲಿ ಎಂದು ಕಾಯುವ ಅವಶ್ಯಕತೆಯಿಲ್ಲ. ರೋಗವು ಉಲ್ಬಣಗೊಂಡಾಗ, ಮಹಿಳೆಯರು ಕೆಳಗಿನಲ್ಲಿ ಒಂದಕ್ಕಿಂತ ಹೆಚ್ಚಿನ ಲಕ್ಷಣಗಳನ್ನು ತೋರ್ಪಡಿಸಬಹುದು:
1. ಅಸಹಜ ಯೋನಿ ರಕ್ತಸ್ರಾವ: ನಿಯಮಿತವಾದ ಋತುವಿನ ನಡುವೆ ಏರ್ಪಡುವ ರಕ್ತಸ್ರಾವ
2. ಪೆಲ್ವಿಕ್ ಪರೀಕ್ಷೆಯ ಬಳಿಕ ರಕ್ತಸ್ರಾವ: ಮುಂಚೆಗಿಂತಲೂ ಹೆಚ್ಚು ದಿನವಿರುವ ಹಾಗು ಅಪಾರವಾಗಿರುವ ಋತುಸ್ರಾವ
- ಋತುಬಂಧದ ನಂತರ ರಕ್ತಸ್ರಾವ
- ಹೆಚ್ಚಾದ ಯೋನಿಸ್ರಾವ
- ಪೆಲ್ವಿಕ್ ನೋವು
- ಸಂಭೋಗದ ಸಮಯದಲ್ಲಿ ನೋವು / ರಕ್ತಸ್ರಾವ
ಸೋಂಕು ಅಥವಾ ಇತರ ಆರೋಗ್ಯ ಸಮಸ್ಯೆಗಳೂ ಈ ಲಕ್ಷಣಗಳನ್ನು ಏರ್ಪಡಿಸಬಹುದು. ಇದನ್ನು ವೈದ್ಯರು ಮಾತ್ರ ಖಚಿತವಾಗಿ ಹೇಳಬಲ್ಲರು. ಈ ಲಕ್ಷಣಗಳಿರುವ ಮಹಿಳೆ ತನ್ನ ವೈದ್ಯರಿಗೆ ತಿಳಿಸಿದರೆ, ಸಮಸ್ಯೆಗಳನ್ನು ಆರಂಭದಲ್ಲೇ ಪತ್ತೆ ಹಚ್ಚಿ ಶೀಘ್ರ ಚಿಕಿತ್ಸೆ ನೀಡಲು ನೆರವಾಗುತ್ತದೆ.
ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಪತ್ತೆ:
ಒಬ್ಬ ಮಹಿಳೆಗೆ ರೋಗಲಕ್ಷಣವಿದ್ದರೆ ಅಥವಾ ಕ್ಯಾನ್ಸರ್ ಪೂರ್ವ ಕೋಶ ಅಥವಾ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಫಲಿತಾಂಶಗಳನ್ನು ತೋರಿಸುವ ಪ್ಯಾಪ್ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗಿದ್ದರೆ, ರೋಗವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ವೈದ್ಯರು ಇತರ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಸೂಚಿಸಬಹುದು. ಇವು ಯಾವುವೆಂದರೆ:
1. ಕಾಲ್ಪೋಸ್ಕೋಪಿ: ಗರ್ಭಗೊರಳನ್ನು ವೀಕ್ಷಿಸಲು ವೈದ್ಯರು ಕಾಲ್ಪೋಸ್ಕೋಪ್ ಉಪಯೋಗಿಸುವರು. ಕೋಶಗಳನ್ನು ಸುಲಭವಾಗಿ ವೀಕ್ಷಿಸಲು ಕಾಲ್ಪೋಸ್ಕೋಪ್ನಲ್ಲಿ ಒಂದು ಪ್ರಖರ ಬೆಳಕು ಹಾಗು ಭೂತಗನ್ನಡಿ ಇರುತ್ತದೆ. ಇದನ್ನು ಯೋನಿಯ ಒಳಗೆ ತೂರಿಸಿ ವಿಕ್ಷೀಸಲಾಗುತ್ತದೆ.
2. ಬಯಾಪ್ಸಿ: ಕ್ಯಾನ್ಸರ್ ಪೂರ್ವ ಅಥವಾ ಕ್ಯಾನ್ಸರ್ ಕೋಶಗಳನ್ನು ಪತ್ತೆಹಚ್ಚಲು ವೈದ್ಯರು ಕೋಶವನ್ನು ತೆಗೆದು ಪರೀಕ್ಷಿಸುವರು. ಅನೇಕ ಮಹಿಳೆಯರು ವೈದ್ಯರ ಚಿಕಿತ್ಸಾಲಯದಲ್ಲೇ ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆಯೊಂದಿಗೆ ಬಯಾಪ್ಸಿಗೆ ಒಳಗಾಗುತ್ತಾರೆ. ರೋಗಪತ್ತೆ ತಜ್ಞರು, ಸೂಕ್ಷ್ಮದರ್ಶಕದಡಿ ಈ ಕೋಶವನ್ನು ಪರೀಕ್ಷಿಸುವರು.
3. ಪಂಚ್ ಬಯಾಪ್ಸಿ: ಗರ್ಭಗೊರಳಿನ ಕೋಶದ ಸಣ್ಣ ಮಾದರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ವೈದ್ಯರು ಚೂಪಾದ ಆಳವಾದ ಉಪಕರಣ ಬಳಸುತ್ತಾರೆ.
4. ಎಲ್ ಇ ಇ ಪಿ: ಕೋಶದ ತೆಳ್ಳನೆಯ ದುಂಡನೆಯ ತುಂಡನ್ನು ಹೊರತೆಗೆಯಲು ವೈದ್ಯರು ಒಂದು ವಿದ್ಯುತ್ ತಂತಿಯ ಕೊಂಡಿಯನ್ನು ಬಳಸುತ್ತಾರೆ.
5. ಕೋನೈeóÉೀಶನ್: ಇಲ್ಲಿ ವೈದ್ಯರು ಕೋಶವನ್ನು ಶಂಕುವಿನಾಕಾರದಲ್ಲಿ ತೆಗೆಯುತ್ತಾರೆ. ಗರ್ಭಗೊರಳಿನ ಮೇಲ್ಮೈನ ಅಡಿಯಲ್ಲಿರುವ ಕೋಶದಲ್ಲಿ ಅಸಹಜ ಕೋಶಗಳಿವೆಯೇ ಎಂಬುದನ್ನು ಪತ್ತೆಹಚ್ಚಲು ರೋಗಪತ್ತೆ ತಜ್ಞರು ಕೋನ್ ಬಯಾಪ್ಸಿ ಅಥವಾ ಶಂಕು ಬಯಾಪ್ಸಿ ನಡೆಸುತ್ತಾರೆ. ಇದನ್ನು ವೈದ್ಯರು ಸಾಮಾನ್ಯ ಅರಿವಳಿಕೆಯಡಿ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಕೈಗೊಳ್ಳುವರು. ಕ್ಯಾನ್ಸರ್ ಪೂರ್ವ ಪ್ರದೇಶವನ್ನು ತೆಗೆದುಹಾಕುವುದಕ್ಕೂ ಈ ಕೋನೈeóÉೀಶನ್ ವಿಧಾನ ಉಪಯೋಗಿಸುತ್ತಾರೆ. ಗರ್ಭಗೊರಳಿನಿಂದ ಕೋಶವನ್ನು ತೆಗೆಯುವಾಗ ರಕ್ತಸ್ರಾವ ಅಥವಾ ಇತರ ಸ್ರಾವಗಳಾಗಬಹುದು. ಸಾಮಾನ್ಯವಾಗಿ ಈ ಪ್ರದೇಶ ಶೀಘ್ರವಾಗಿ ಗುಣವಾಗಿಬಿಡುತ್ತದೆ. ಋತುಸ್ರಾವದ ಸಮಯದಲ್ಲಿ ಬರುವಂತಹ ಕಿವುಚು ನೋವು ಕೂಡ ಕೆಲವು ಮಹಿಳೆಯರಿಗೆ ಏರ್ಪಡಬಹುದು ಆದರೆ ಔಷಧದಿಂದ ಇದು ಗುಣವಾಗುತ್ತದೆ.
ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಚಿಕಿತ್ಸೆ:
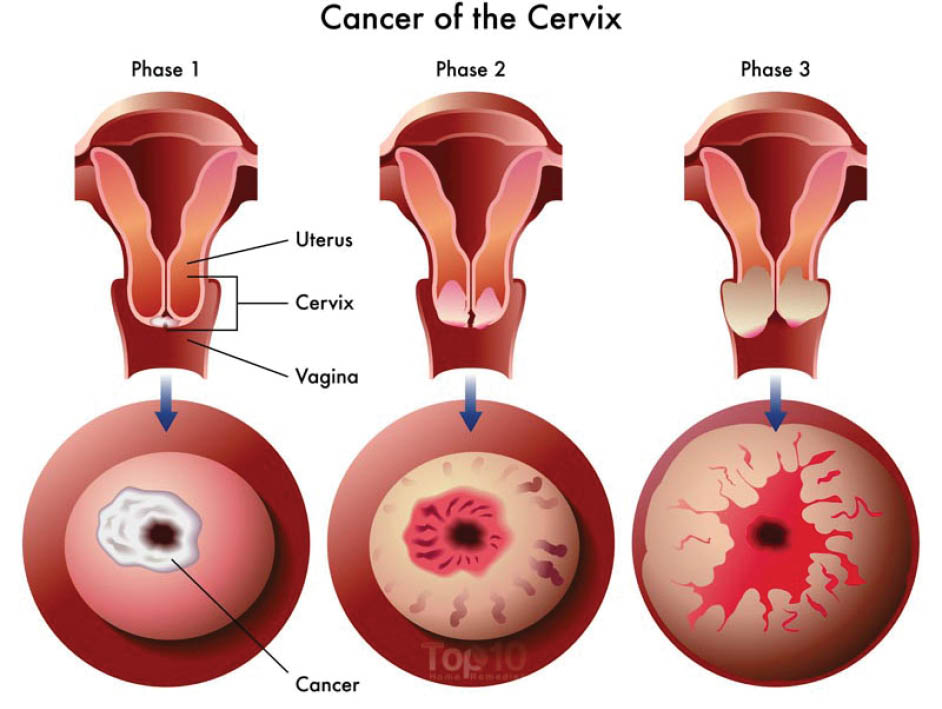
1. ಹಂತ ನಿರ್ಧರಿಸುವುದು: ಬಯಾಪ್ಸಿಯಲ್ಲಿ ನಿಮಗೆ ಕ್ಯಾನ್ಸರ್ ಇರುವುದು ಕಂಡುಬಂದರೆ, ನಿಮ್ಮ ರೋಗ ಯಾವ ಹಂತದಲ್ಲಿದೆ ಎನ್ನುವುದನ್ನು ತಿಳಿದುಕೊಳ್ಳಲು ವೈದ್ಯರು ದೀರ್ಘವಾದ ಪೆಲ್ವಿಕ್ ಪರೀಕ್ಷೆ ನಡೆಸಿ ಹೆಚ್ಚುವರಿ ಕೋಶಗಳನ್ನು ತೆಗೆಯಬಹುದು. ಈ ಹಂತ ಕೋಶವು ಹತ್ತಿರದ ಕೋಶಗಳಿಗೆ ಹರಡಿದೆಯೇ, ಕ್ಯಾನ್ಸರ್ ಹರಡಿದೆಯೇ, ಹರಡಿದ್ದರೆ ಯಾವ ಭಾಗಗಳಿಗೆ ಹರಡಿದೆ ಎಂಬುದನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಹಂತಗಳೆಂದರೆ:
0 ಹಂತ: ಗರ್ಭಗೊರಳನ್ನು ಸುತ್ತುವರಿದಿರುವ ಕೋಶದ ಕೋಶಗಳ ಮೇಲ್ಪದರಲ್ಲಿ ಮಾತ್ರ ಕ್ಯಾನ್ಸರ್ ಇರುತ್ತದೆ. 0 ಹಂತವನ್ನು ಕಾರ್ಸಿನೋಮಾ ಇನ್ ಸಿಟು ಎಂದು ಕೂಡ ಕರೆಯಲಾಗುತ್ತದೆ.
ಹಂತ 1: ಕ್ಯಾನ್ಸರ್ ಕಾಯಿಲೆ, ಕೋಶಗಳ ಮೇಲ್ಪದರದ ಅಡಿಯ ಗರ್ಭಗೊರಳಿಗೆ ಹರಡಿದೆ. ಇದು ಗರ್ಭಗೊರಳಿನಲ್ಲಿ ಮಾತ್ರ ಕಾಣಿಸಿಕೊಂಡಿರುತ್ತದೆ
ಹಂತ 2: ಕ್ಯಾನ್ಸರ್ ಗರ್ಭಗೊರಳನ್ನು ದಾಟಿ ಹತ್ತಿರದ ಕೋಶಗಳಿಗೆ ಹರಡಿದೆ. ಯೋನಿಯ ಮೇಲಿನ ಭಾಗಕ್ಕೆ ಹರಡಿದೆ. ಆದರೆ ಯೋನಿಯ ಕೆಳಭಾಗ ಅಥವಾ ಪೆಲ್ವಿಕ್ ಪ್ರದೇಶಕ್ಕೆ (ಸೊಂಟದ ನಡುವಿನ ದೇಹದ ಭಾಗದ ಪದರು) ಹರಡಿಲ್ಲ.
ಹಂತ 3: ಕ್ಯಾನ್ಸರ್ ಯೋನಿಯ ಕೆಳಭಾಗಗಳಿಗೆ ಹರಡಿದೆ. ಇದು ಪೆಲ್ವಿಕ್ ಗೋಡೆ ಹಾಗು ಹತ್ತಿರದ ಲಿಂಫ್ ನೋಡ್ಗಳಿಗೂ ಹರಡಿರಬಹುದು.
ಹಂತ 4: ಕ್ಯಾನ್ಸರ್ ಬ್ಲ್ಯಾಡರ್, ರೆಕ್ಟಮ್ ಅಥವಾ ದೇಹದ ಇತರ ಭಾಗಗಳಿಗೆ ಹರಡಿದೆ.
ಪುನರಾವರ್ತಿತ ಕ್ಯಾನ್ಸರ್: ಕ್ಯಾನ್ಸರ್ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲಾಗಿತ್ತು, ಆದರೆ ಸ್ವಲ್ಪ ಸಮಯದ ಬಳಿಕ ಪುನರಾವರ್ತಿತವಾಗಿದೆ. ಈ ಅವಧಿಯಲ್ಲಿ ಅದನ್ನು ಪತ್ತೆ ಹಚ್ಚಲಾಗಿಲ್ಲ. ಕ್ಯಾನ್ಸರ್ ಗರ್ಭಗೊರಳಿನಲ್ಲಿ ಅಥವಾ ದೇಹದ ಇತರ ಭಾಗಗಳಲ್ಲೂ ಪುನಃ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ರೋಗದ ವ್ಯಾಪಕತೆಯನ್ನು ತಿಳಿದುಕೊಂಡು ಚಿಕಿತ್ಸಾ ವಿಧಾನವನ್ನು ಸೂಚಿಸಲು ವೈದ್ಯರು ಕೆಳಕಂಡ ಕೆಲವು ಪರೀಕ್ಷೆಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಬಹುದು:
ಕ್ಷ-ಕಿರಣ: ಕ್ಯಾನ್ಸರ್ ಪುಪ್ಪುಸಕ್ಕೆ ಹರಡಿದೆಯೇ ಎಂಬುದನ್ನು ತೋರಿಸುತ್ತದೆ.
ಸಿಟಿ ಸ್ಕ್ಯಾನ್: ಕ್ಷ-ಕಿರಣ ಯಂತ್ರಕ್ಕೆ ಹೊಂದಿಸಲ್ಪಟ್ಟಿರುವ ಕಂಪ್ಯೂಟರ್ ನಿಮ್ಮ ಅಂಗಾಂಗಗಳ ವಿವರವಾದ ಚಿತ್ರ ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ. ಕಾಂಟ್ರಾಸ್ಟ್ ಔಷಧವನ್ನು ನಿಮ್ಮ ತೋಳು, ಕೈಗೆ ಚುಚ್ಚುಮದ್ದು ಮೂಲಕ ಅಥವಾ ಬಾಯಿಯ ಅಥವಾ ಎನಿಮಾ ಮೂಲಕ ನೀಡಲಾಗುತ್ತದೆ. (ಕೆಲವರಿಗೆ ಐಯೋಡಿನ್ ಇರುವ ಕಾಂಟ್ರಾಸ್ಟ್ ಔಶಧ ಅಲರ್ಜಿಯಾಗಿರುತ್ತದೆ, ನಿಮಗೆ ಅಲರ್ಜಿ ಇದ್ದಲ್ಲಿ ಅದನ್ನು ವೈದ್ಯರಿಗೆ ಹೇಳಿ). ಕಾಂಟ್ರಾಸ್ಟ್ ಔಷಧ ಅಸಹಜ ಪ್ರದೇಶವನ್ನು ಸುಲಭವಾಗಿ ವೀಕ್ಷಿಸುವಂತೆ ಮಾಡುತ್ತದೆ. ಪಿತ್ತಜನಕಾಂಗ, ಪುಪ್ಪುಸ, ಅಥವಾ ದೇಹದ ಯಾವುದೇ ಭಾಗದಲ್ಲಿರುವ ಗಡ್ಡೆ ಸಿಟಿ ಸ್ಕ್ಯಾನ್ ಮೇಲೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ.
ಎಮ್ ಆರ್ ಐ: ಪೆಲ್ವಿಕ್ ಹಾಗು ಉದರದ ವಿವರವಾದ ಚಿತ್ರಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಬಲಿಷ್ಠವಾದ ಆಯಸ್ಕಾಂತವನ್ನು ಕಂಪ್ಯೂಟರ್ಗೆ ಜೋಡಿಸಿರಲಾಗಿರುತ್ತದೆ. ಮನುಷ್ಯರು ಕೇಳಲಾಗದ ಶಬ್ದ ತರಂಗಗಳನ್ನು ಇದು ಕಳುಹಿಸುತ್ತದೆ. ಈ ಶಬ್ದ ತರಂಗ ಗರ್ಭಗೊರಳು ಹಾಗು ಹತ್ತಿರದ ಕೋಶಗಳಿಗೆ ಢಿಕ್ಕಿ ಹೊಡೆದಾಗ ಕಂಪ್ಯೂಟರ್ ಇದರ ಪ್ರತಿಧ್ವನಿಯನ್ನು ಉಪಯೋಗಿಸಿ ಪರದೆಯ ಮೇಲೆ ಚಿತ್ರ ಬಿಡಿಸುತ್ತದೆ. ಆರೋಗ್ಯವಂತ ಕೋಶಗಳು ಹೊರಡಿಸುವ ಪ್ರತಿಧ್ವನಿಗಳಿಗೂ ಗಡ್ಡೆಯಿರುವ ಕೋಶಗಳು ಹೊರಡಿಸುವ ಪ್ರತಿಧ್ವನಿಗಳಿಗೂ ವ್ಯತ್ಯಾಸವಿರುತ್ತದೆ. ಚಿತ್ರದಿಂದ ಕ್ಯಾನ್ಸರ್ ಹರಡಿದೆಯೇ ಇಲ್ಲವೇ ಎನ್ನುವುದು ಗೊತ್ತಾಗುತ್ತದೆ.
ಚಿಕಿತ್ಸೆ ಪೂರ್ವ:
ರೋಗ ಹಾಗು ನಿಮ್ಮ ಚಿಕಿತ್ಸಾ ಆಯ್ಕೆಗಳ ಬಗ್ಗೆ ರೋಗಿ ತಿಳಿದುಕೊಳ್ಳಬೇಕೆನ್ನುವುದು ಸಹಜವೇ. ಆದರೆ ರೋಗಪತ್ತೆಯಾದ ಬಳಿಕ ಏರ್ಪಡುವ ಆಘಾತ ಹಾಗು ಒತ್ತಡವು ವೈದ್ಯರ ಬಳಿ ಕೇಳಬೇಕಾದ ಪ್ರಶ್ನೆಗಳನ್ನೆಲ್ಲಾ ಮರೆಯಿಸುತ್ತದೆ. ಭೇಟಿಗೆ ಮುನ್ನ, ಯಾವ ಪ್ರಶ್ನೆಗಳನ್ನು ಕೇಳಬೇಕು ಎನ್ನುವ ಪಟ್ಟಿ ಮಾಡಿಟ್ಟುಕೊಳ್ಳುವುದು ಒಳ್ಳೆಯದು. ವೈದ್ಯರು ಏನು ಹೇಳುತ್ತಾರೆ ಎಂಬುದನ್ನು ನೆನಪಿನಲ್ಲಿಟ್ಟುಕೊಳ್ಳಲು, ಬರೆದುಕೊಳ್ಳುವುದು ಅಥವಾ ವೈದ್ಯರ ಅನುಮತಿಯೊಂದಿಗೆ ಟೇಪ್ ರೆಕಾರ್ಡ್ ಮಾಡುವುದು ಒಳ್ಳೆಯದು. ನೀವು ವೈದ್ಯರೊಂದಿಗೆ ಸಮಾಲೋಚಿಸುತ್ತಿರುವಾಗ ಚರ್ಚೆಯಲ್ಲಿ ಭಾಗವಹಿಸಲು, ಅವರು ಹೇಳಿದುದನ್ನು ಸುಮ್ಮನೇ ಕೇಳುತ್ತಿರಲು ಅಥವಾ ಬರೆದುಕೊಳ್ಳಲು, ಸ್ನೇಹಿತರು ಅಥವಾ ಕುಟುಂಬ ಸದಸ್ಯರೊಬ್ಬರನ್ನು ಕರೆದೊಯ್ಯುವುದು ಕೂಡ ಒಳ್ಳೆಯದೇ. ಎಲ್ಲಾ ಪ್ರಶ್ನೆಗಳನ್ನೂ ಒಮ್ಮೆಗೇ ಕೇಳಬೇಕೆಂದಿಲ್ಲ. ಸ್ಪಷ್ಟವಾಗಿಲ್ಲದ ಮತ್ತು ಹೆಚ್ಚಿನ ಮಾಹಿತಿ ತಿಳಿದುಕೊಳ್ಳಲು ಬೇರೆ ಅವಕಾಶಗಳೂ ಸಿಗುತ್ತವೆ. ವೈದ್ಯರೇ ರೋಗಿಯನ್ನು ತಜ್ಞರೊಬ್ಬರಿಗೆ ಶಿಫಾರಸು ಮಾಡಬಹುದು. ಸ್ತ್ರೀರೋಗ ತಜ್ಞರು, ಸ್ತ್ರೀರೋಗ ಆಂಕಾಲಜಿಸ್ಟ್ಗಳು, ವೈದ್ಯಕೀಯ ಕ್ಯಾನ್ಸರ್ ರೋಗತಜ್ಞರು, ಹಾಗು ವಿಕಿರಣ ಕ್ಯಾನ್ಸರ್ ರೋಗತಜ್ಞರು, ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಬಲ್ಲ ತಜ್ಞ ವೈದ್ಯರುಗಳಾಗಿರುತ್ತಾರೆ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ:
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಹಾಗು ಸುತ್ತಲಿನ ಗಡ್ಡೆಗೆ ಚಿಕಿತ್ಸೆ ಒದಗಿಸುತ್ತದೆ. ಆರಂಭಿಕ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಇರುವ ಅನೇಕ ಮಹಿಳೆಯರು ಗರ್ಭಗೊರಳು ಹಾಗು ಗರ್ಭಕೋಶದ ನೀಗುವಿಕೆ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಗೆ(ಟೋಟಲ್ ಹಿಸ್ಟೆರೆಕ್ಟಮಿ) ಒಳಗಾಗುತ್ತಾರೆ. ಆದರೆ ತೀರ ಆರಂಭಿಕ 0 ಹಂತದ ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ಗೆ ಹಿಸ್ಟೆರೆಕ್ಟಮಿ ಅಗತ್ಯವಾಗದು. ಕ್ಯಾನ್ಸರ್ಯುಕ್ತ ಕೋಶವನ್ನು ತೆಗೆಯುವ ಇತರ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳೆಂದರೆ ಕೋನೈಜೇಶನ್, ಕ್ರಯೋಸರ್ಜರಿ, ಲೇಸರ್ ಸರ್ಜರಿ ಅಥವಾ ಎಲ್ ಇ ಇ ಪಿ. ಕೆಲವು ಮಹಿಳೆಯರಿಗೆ ರಾಡಿಕಲ್ ಹಿಸ್ಟೆರೆಕ್ಟಮಿ ಅಗತ್ಯವಾಗಬಹುದು. ಅಲ್ಲದೇ ಇಂದು ಉದರ ದರ್ಶಕ ಅಥವಾ ಲ್ಯಾಪರೋಸ್ಕೋಫಿ ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆ ಬಳಸಿಯೂ ರೋಗವನ್ನು ನಿವಾರಣೆ ಮಾಡಬಹುದು. ಇದರಲ್ಲಿ ಗರ್ಭಗೊರಳು, ಗರ್ಭಕೋಶ ಹಾಗು ಯೋನಿಯ ಒಂದು ಭಾಗವನ್ನು ತೆಗೆದುಹಾಕಲಾಗುತ್ತದೆ. ಟೋಟಲ್ ಹಿಸ್ಟೆರೆಕ್ಟಮಿಯಲ್ಲಾಗಲೀ ರಾಡಿಕಲ್ ಹಿಸ್ಟೆರೆಕ್ಟಮಿಯಲ್ಲಾಗಲೀ ವೈದ್ಯರು ಫ್ಯಾಲೋಪಿಯನ್ ನಾಳ ಹಾಗು ಅಂಡಾಶಯಗಳನ್ನೂ ತೆಗೆದುಬಿಡುತ್ತಾರೆ (ಇದನ್ನು ಸ್ಯಾಲಿಪಿಂಗೋ-ಊಫರೆಕ್ಟಮಿ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ). ಪಕ್ಕದಲ್ಲಿರುವ ಲಿಂಫ್ ನೋಡ್ಗಳಲ್ಲಿ ಕ್ಯಾನ್ಸರ್ ಹರಡಿರುವುದು ಕಂಡುಬಂದರೆ ವೈದ್ಯರು ಅದನ್ನು ಕೂಡ ತೆಗೆದುಬಿದುತ್ತಾರೆ. ಕ್ಯಾನ್ಸರ್ ಕೋಶಗಳು ಲಿಂಫ್ ನೋಡ್ಗಳನ್ನು ತಲುಪಿದೆಯೆಂದರೆ ಅದು ದೇಹದ ಇತರ ಭಾಗಗಳಿಗೂ ಹರಡಿದೆ ಎಂದೇ ಅರ್ಥ.
ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ ಆರೈಕೆ:
ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಅನುಸರಣಾ ಆರೈಕೆ ಬಹಳ ಮುಖ್ಯವಾದುದು. ಕ್ಯಾನ್ಸರನ್ನು ಸಂಪೂರ್ಣ ತೆಗೆದುಹಾಕಿ ನಾಶಪಡಿಸಲಾಗಿದೆ ಎಂದರೂ, ಚಿಕಿತ್ಸೆಯ ನಂತರ, ದೇಹದ ಯಾವುದೋ ಮೂಲೆಯಲ್ಲಿರುವ ಪತ್ತೆ ಹಚ್ಚಲಾಗದ ಕ್ಯಾನ್ಸರ್ ಕೋಶಗಳಿಂದಾಗಿ ರೋಗ ಮರುಕಳಿಸುವ ಸಾಧ್ಯತೆ ಇದೆ. ರೋಗಿಯ ಚೇತರಿಕೆಯನ್ನು ವೈದ್ಯರು ಮೇಲುಸ್ತುವಾg ನಡೆಸಿ, ಕ್ಯಾನ್ಸರ್ ಮರುಕಳಿಸಿದೆಯೇ ಎಂದು ತಿಳಿದುಕೊಳ್ಳುತ್ತಾರೆ. ದೇಹದಲ್ಲಿ ಯಾವುದೇ ಮಾರ್ಪಾಡುಗಳನ್ನು ಪತ್ತೆ ಹಚ್ಚಿ ಅಗತ್ಯಕಂಡಂತೆ ಚಿಕಿತ್ಸೆ ಒದಗಿಸಲು ಅನುಸರಣಾ ಚಿಕಿತ್ಸೆ ನೆರವಾಗುತ್ತದೆ. ಅನುಸರಣಾ ಚಿಕಿತ್ಸೆ ದೈಹಿಕ ಪರೀಕ್ಷೆ, ಪ್ಯಾಪ್ ಪರೀಕ್ಷೆ ಹಾಗು ಎದೆಯ ಕ್ಷ-ಕಿರಣಗಳನ್ನು ಒಳಗೊಂಡಿರಬಹುದು. ಪೂರ್ವನಿರ್ಧರಿತ ಭೇಟಿಗಳ ನಡುವೆ, ರೋಗಿ ಯಾವುದೇ ಆರೋಗ್ಯ ಸಮಸ್ಯೆ ಏರ್ಪಟ್ಟಲ್ಲಿ ಕೂಡಲೇ ವೈದ್ಯರನ್ನು ಭೇಟಿಯಾಗಬೇಕು.
ರೋಗಿಗಳಿಗೆ ಬೆಂಬಲದ ಮೂಲ:
ಗರ್ಭಗೊರಳಿನ ಕ್ಯಾನ್ಸರ್ನಂತಹ ಗಂಭೀರ ರೋಗದೊಂದಿಗೆ ಜೀವಿಸುವುದು ಸುಲಭದ ಮಾತೇನಲ್ಲ. ರೋಗಿಯ ಕುಟುಂಬವನ್ನು ಪೆÇೀಷಿಸುವ, ಉದ್ಯೋಗವನ್ನು ಹಿಡಿದಿಟ್ಟುಕೊಳ್ಳುವ, ಅಥವಾ ದೈನಂದಿನ ಚಟುವಟಿಕೆಗಳನ್ನು ಮುಂದುವರಿಸುವ ಚಿಂತೆ ರೋಗವನ್ನು ಹೊಂದಿರುವ ಮಹಿಳೆಗಿರಬಹುದು. ಚಿಕಿತ್ಸೆ ಹಾಗು ಅಡ್ಡಪರಿಣಾಮಗಳ ನಿರ್ವಹಣೆ, ಆಸ್ಪತ್ರೆ ವಾಸ, ಹಾಗು ವೈದ್ಯಕೀಯ ವೆಚ್ಚಗಳ ಚಿಂತೆಯೂ ಸಾಮಾನ್ಯವೇ. ಚಿಕಿತ್ಸೆ, ಕೆಲಸ ಹಾಗು ಇತರ ಚಟುವಟಿಕೆಗಳ ಕುರಿತಾದ ಪ್ರಶ್ನೆಗಳಿಗೆ ವೈದ್ಯರು, ದಾದಿಯರು, ಆರೋಗ್ಯ ಶುಶ್ರೂಷಾ ತಂಡದ ಇತರ ಸದಸ್ಯರು ಉತ್ತರಿಸುತ್ತಾರೆ. ನಮ್ಮ ಡಾ. ರಮೇಶ್ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಇದಕ್ಕೆಂದೆ ವಿಶೇಷ ಸೇವಾ ವಿಭಾಗವಿದೆ. ಭಾವನೆಗಳು ಅಥವಾ ಚಿಂತೆಗಳ ಕುರಿತು ಮಾತನಾಡಬೇಕಿದ್ದಲ್ಲಿ, ಸಮಾಜ ಕಾರ್ಯಕರ್ತರು, ಸಮಾಲೋಚಕರು, ಅಥವಾ ಸಿಬ್ಬಂದಿ ಸದಸ್ಯರೊಂದಿಗೆ ಮಾತನಾಡುವುದು ಕೂಡಾ ಅಗತ್ಯ. ಅನೇಕ ವೇಳೆ, ಸಮಾಜ ಕಾರ್ಯಕರ್ತರು, ಆರ್ಥಿಕ ಸಹಾಯ, ಸಾಗಣಿಕೆ, ಗೃಹ ಆರೈಕೆ ಅಥವಾ ಭಾವನಾತ್ಮಕ ಬೆಂಬಲಗಳಿಗೆ ಸಂಪನ್ಮೂಲಗಳನ್ನು ಸೂಚಿಸುವರು.